ไวรัสตับอักเสบซีถูกค้นพบเมื่อปี พ.ศ.2532 ปัจจุบันความชุกของโรคในประเทศไทยอยู่ที่ประมาณร้อยละ 1-2 ซึ่งการติดต่อสำคัญทางการการรับเลือดหรือส่วนประกอบของเลือดก่อนที่จะมีการคัดกรองไวรัสตับอักเสบซีในเลือด สามารถก่อให้เกิดภาวะตับอักเสบเฉียบพลันและเรื้อรังได้ อีกทั้งยังเป็นความเสี่ยงหลักต่อการเกิดภาวะตับแข็ง (Cirrhosis) และมะเร็งตับ (Hepatocellular carcinoma)
รูปภาพเชื้อไวรัสตับอักเสบซี
การติดต่อ
ไวรัสตับอักเสบซีติดต่อผ่านทางเลือดเป็นหลัก ไม่ว่าจะเป็นการรับเลือด โดยเฉพาะอย่างยิ่ง ก่อนปี พ.ศ. 2535 เนื่องจากยังไม่มีการตรวจคัดกรองไวรัสตับอักเสบซีในเลือด การใช้เข็มฉีดยาร่วมกัน นอกจากนี้ไวรัสตับอักเสบซียังสามารถติดต่อได้ทางการมีเพศสัมพันธ์และติดต่อจากแม่สู่ลูกขณะคลอด แต่ก็พบการติดเชื้อผ่านช่องทางนี้ได้น้อย และไวรัสตับอักเสบซีไม่ติดต่อผ่านการรับประทานอาหารร่วมกัน
อาการแสดง
ไวรัสตับอักเสบซีก่อให้เกิดโรคใน 2 รูปแบบ ได้แก่ ตับอักเสบเฉียบพลัน และตับอักเสบเรื้อรัง แต่ผู้ป่วยส่วนมากมักไม่มีอาการ มีเพียงส่วนน้อยที่มีอาการ ซึ่งเป็นอาการที่ไม่จำเพาะเจาะจง เช่น อ่อนเพลีย คลื่นไส้อาเจียน ปวดท้อง ปวดเมื่อย เบื่ออาหาร เหลือง ทำให้การวินิจฉัยโรคจากอาการทำได้ยาก มักตรวจเจอจากการพบค่าการทำงานของตับผิดปกติ
ผู้ป่วยที่ติดเชื้อไวรัสตับอักเสบซีแบบเฉียบพลัน 30-50% สามารถกำจัดเชื้อไวรัสเองได้ ส่วนที่เหลือการดำเนินโรคจะเข้าสู่ระยะเรื้อรัง ซึ่งก็มักไม่มีอาการจากการติดเชื้อจนกว่าตัวโรคจะเกิดภาวะแทรกซ้อน เช่น ตับอักเสบ ตับแข็ง มะเร็งตับ จึงมีอาการแสดงจากภาวะแทรกซ้อนเหล่านี้ได้
นอกจากนี้ไวรัสตับอักเสบซีสามารถก่อให้เกิดอาการแสดงนอกตับ และนำไปสู่การเกิดโรคอื่นๆได้ เช่น ต่อมไทรอยด์อักเสบ (Autoimmune thyroiditis) มะเร็งต่อมน้ำเหลือง (B-cell non-Hodgkin lymphoma) ภาวะไครโอโกลบูลินในเลือดสูง (Mixed cryoglobulinemia) โรคพอร์ไฟเรีย (Porphyria cutanea tarda) เป็นต้น
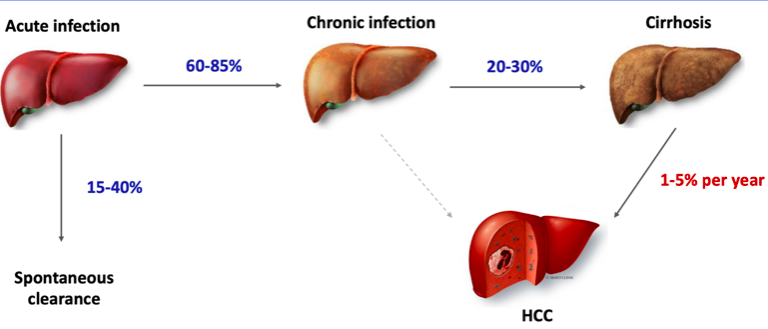
ภาพแสดงการดำเนินโรคเมื่อติดเชื้อไวรัสตับอักเสบซี
(ภาพจากเอกสารประกอบการบรรยายงานประชุมวิชาการ GI Survival Guide for Interns & Medical Students 2021
โดย นพ.ศุภพัชญ ศรีภูษณาพรรณ)
การวินิจฉัย
สามารถตรวจคัดกรองการติดเชื้อไวรัสตับอักเสบซีได้โดยส่งตรวจ anti-HCV ในเลือด ซึ่งบ่งบอกถึง เคยติดเชื้อไวรัสตับอักเสบซีมาก่อน แต่ไม่สามารถบอกได้ว่าการติดเชื้อนั้นเป็นแบบเฉียบพลัน เรื้อรัง หรือหายจากการติดเชื้อแล้ว
ในผู้ที่ตรวจพบ anti-HCV ให้ผลบวก ต้องทำการตรวจหาเชื้อไวรัส เพื่อยืนยันการติดเชื้อ โดยการตรวจ HCV RNA Viral load หรือ HCV Ag ซึ่งการตรวจ HCV RNA Viral load เป็นที่นิยมมากกว่า เนื่องจากมีความไวสูงกว่าการตรวจ HCV Ag
นอกจากนี้อาจมีการตรวจสายพันธุ์ของไวรัสตับอักเสบซี (Genotype) เพิ่มเติมในผู้ป่วยบางรายที่เคยได้รับการรักษาแล้วไม่ได้ผล หรือยาที่มีใช้ไม่ครอบคลุมต่อเชื้อไวรัสทุกสายพันธุ์
ใครบ้างที่ควรตรวจคัดกรองการติดเชื้อไวรัสตับอักเสบซี
- กลุ่มประชากรที่มีพฤติกรรมความเสี่ยงต่อการติดเชื้อไวรัสตับอักเสบซี
- ผู้เสพยาเสพติดโดยใช้เข็มฉีดยาและเสพผ่านทางการสูดดม
- ผู้ชายที่มีเพศสัมพันธ์กับผู้ชาย
2. กลุ่มประชากรที่มีโอกาสสัมผัสเชื้อไวรัสตับอักเสบซี
- บุคลากรทางการแพทย์
- ผู้ป่วยที่ได้รับส่วนประกอบของเลือดหรือได้รับการปลูกถ่ายอวัยวะก่อนปี พ.ศ. 2535
- ผู้ป่วยไตวายที่ได้การฟอกโลหิต
- บุคคลที่เกิดจากมารดาที่ติดเชื้อไวรัสตับอักเสบซี
- บุคคลที่เคยติดคุก
- บุคคลที่เคยใช้อุปกรณ์ที่มีโอกาสสัมผัสกับเลือด หรือสารคัดหลั่งร่วมกับผู้ป่วยที่ติดเชื้อไวรัสตับอักเสบซี
3. กลุ่มประชากรอื่นๆที่มีโอกาสติดเชื้อไวรัสตับอักเสบซี
- ผู้ป่วยที่ติดเชื้อเอชไอวีและหรือติดเชื้อไวรัสตับอักเสบบี
- ผู้ป่วยที่มีโรคตับแข็งหรือตับอักเสบเรื้อรังที่ไม่ทราบสาเหตุ
- ผู้ป่วยที่มาอาการแสดงนอกตับของไวรัสตับอักเสบซี
การตรวจเพิ่มเติมเมื่อยืนยันการติดเชื้อไวรัสตับอักเสบซี
- ตรวจเลือดเพื่อดูค่าการทำงานของตับ (Liver function test) ค่าเม็ดเลือด (Complete blood count) การแข็งตัวของเลือด (Coagulogram)
- ตรวจหาการติดเชื้อไวรัสที่อาจพบร่วมกับการติดเชื้อไวรัสตับอักเสบบี เช่น ไวรัสตับอักเสบบี ไวรัสตับอักเสบเอ เอชไอวี
- อัลตราซาวด์ตับ
- ประเมินความรุนแรงของพังผืดในเนื้อตับ
การรักษา
ปัจจุบันการรักษาไวรัสตับอักเสบซีได้ผลดีและมีอัตราการหายสูงมาก จึงแนะนำให้ผู้ป่วยไวรัสตับอักเสบซีทุกรายเข้ารับการรักษาด้วยยาต้านไวรัส (Direct-acting antiviral agents; DAAs) เป็นระยะเวลาอย่างน้อย 12 สัปดาห์ โดยเป้าหมายของการรักษา คือ หายขาดจากการมีไวรัสตับอักเสบซีอย่างถาวร ป้องกันการเกิดภาวะแทรกซ้อนจากไวรัสตับอักเสบซี เช่น ตับแข็งหรือมะเร็งตับ
การตรวจคัดกรองมะเร็งตับ
ไวรัสตับอักเสบซีเพิ่มความเสี่ยงต่อการเกิดตับแข็งและมะเร็งตับ แม้การรักษาไวรัสตับอักเสบซีหาย (Sustained virologic response; SVR) เป็นการลดการเกิดตับแข็งและมะเร็งตับ ในกรณีที่ผู้ป่วยมีพังผืดตับชนิดรุนแรง การรักษาไวรัสตับอักเสบซีหายขาดสามารถป้องกันโรคมะเร็งตับได้ แต่ในกรณีที่ผู้ป่วยมีพังผืดตับระดับรุนแรงการรักษาไวรัสตับอักเสบซีหายขาดมีผลลดความเสี่ยงการเกิดโรคมะเร็งตับ ในผู้ป่วยกลุ่มนี้ก็ยังมีโอกาสการเกิดมะเร็งตับ จึงแนะนำให้ตรวจคัดกรองมะเร็งตับทุก 6 เดือน
ดังนั้นการตรวจพบโรคไวรัสตับอักเสบซีและรักษาโรคให้หายขาดตั้งแต่ระยะเริ่มต้นมีความสำคัญมาก เนื่องจากนอกจากจะป้องกันการเกิดตับแข็งแล้วยังป้องกันการเกิดมะเร็งตับได้อย่างครบถ้วน
การป้องกัน
ปัจจุบันยังไม่มีวัคซีนสำหรับป้องกันไวรัสตับอักเสบซี อีกทั้งผู้ที่เคยหายจากการติดเชื้อไวรัสตับอักเสบซีแล้วก็ยังมีโอกาสเป็นซ้ำจากการติดเชื้อไวรัสตับอักเสบซีสายพันธุ์อื่น ดังนั้นการป้องกันไวรัสตับอักเสบซีที่ดีที่สุด คือ การหลีกเลี่ยงพฤติกรรมเสี่ยงที่อาจทำให้ได้รับเชื้อ เช่น การใช้เข็มฉีดยาร่วมกัน โดนเข็มตำ การมีเพศสัมพันธ์ไม่ป้องกัน เป็นต้น
References
- European Association for the Study of the Liver. Clinical Practice Guidelines Panel: Chair:; EASL Governing Board representative:; Panel members:. EASL recommendations on treatment of hepatitis C: Final update of the series. J Hepatol. 2020 Nov;73(5):1170-1218.
- Mark Feldman, Lawrence S. Friedman, Marvin H. Sleisenger. (2020). Sleisenger & Fordtran's gastrointestinal and liver disease : pathophysiology, diagnosis, management. Philadelphia :Saunders,
- มณฑิรา มณีรัตนะพร, สุพจน์ นิ่มอนงค์, อวยพร เค้าสมบัติวัฒนา. Practical Gastroenterology and Hepatology. กรุงเทพฯ: พริ้นเอเบิ้ล; 2563.
- สมาคมโรคตับแห่งประเทศไทย. แนวทางการดูแลรักษาผู้ป่วยไวรัสตับอักเสบซีเรื้อรัง ในประเทศไทย ปี พ.ศ. 2561. กรุงเทพฯ: ภาพพิมพ์; 2561.